手术日期
手术日期
 术者
术者
 供稿者
供稿者

 主诉
主诉
 现病史
现病史
 查体
查体
 既往史
既往史

 术前实验室检查
术前实验室检查
血常规: WBC 8.38 ×10^9/L、HGB 73 g/L、PLT 289 ×10^9/L。
肝功能: TBil 21.1 umol/L、DBil 8.7 umol/L、IBil 12.4 umol/L、ALT 40 U/L、AST 59 U/L、ALB 40.3 g/L。
凝血功能: PT 13.5 秒、INR 1.14、APTT 37.4 秒、Fbg 5.8 g/L、TT 17.3 秒。
肿瘤标志物:AFP (化学发光法) :15.54 ng/ml, CA-125 160.30 U/ml。
乙肝三对:乙肝两对半(定量):HBsAg >250.0000 IU/ml、HBeAg 0.63 IU/ml、HBcAb >10.000 IU/ml。
乙型肝炎DNA测定:HBV 2.52E4 IU/ml
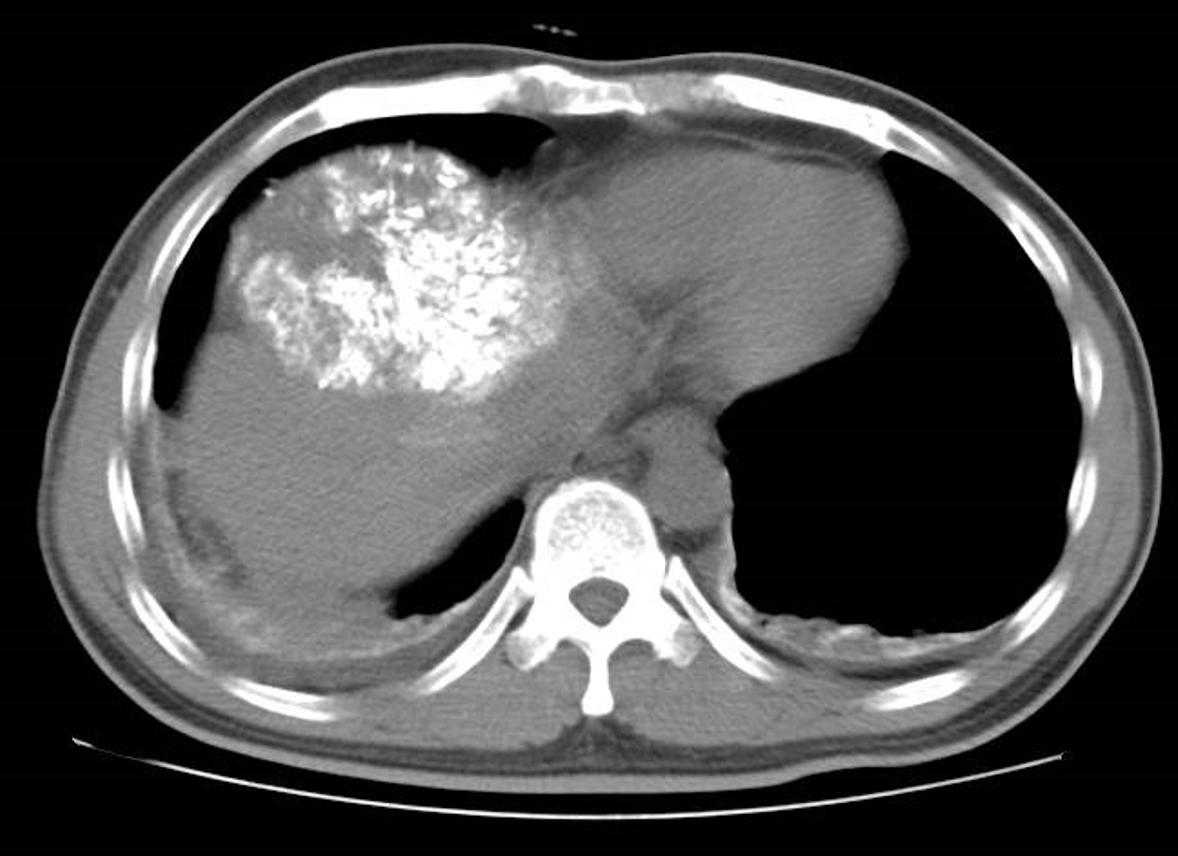
 术前CT(三)
术前CT(三)
CT增强所见:肝脏体积增大,上下径约17.4cm。肝左内叶见一大小约10cm×8.6cm×11.8cm团块状稍低密度灶,增强后动脉期、门脉期不均匀明显强化,其内见多发幼稚血管影,延迟期廓清,边缘见延迟强化包膜,包膜不完整,边界欠清,肿块包膜下见片状低密度影;肝中静脉受压变细,部分分支显示不清,未见充盈缺损,门脉未见充盈缺损;余肝实质未见异常密度影及异常强化灶。肝内胆管轻度扩张;肝门区见未见肿大淋巴结。食管下段、胃底见增粗迂曲血管影。 腹膜后、盆腔未见肿大淋巴结,肝右叶下段周围及盆腔内肠管周围见片状稍高密度影,CT值约45HU。
诊断:1.考虑巨块型肝癌并包膜下积液,不除外肝中静脉受累;食管胃底静脉曲张。2、肝右叶下段及盆腔内积液(合并感染?出血?)。
 初步诊断
初步诊断
1.原发性肝癌并破裂出血BCLC分期:中期 (B)/CNLC分期 IIb期 Child-Pugh分级:A级
2.乙肝肝硬化失代偿期伴腹水(少量)、食管胃底静脉曲张(轻度);
3.慢性非萎缩性胃炎伴胆汁反流;
4.十二指肠球部溃疡(A2期);
5.中度贫血

 手术记录
手术记录
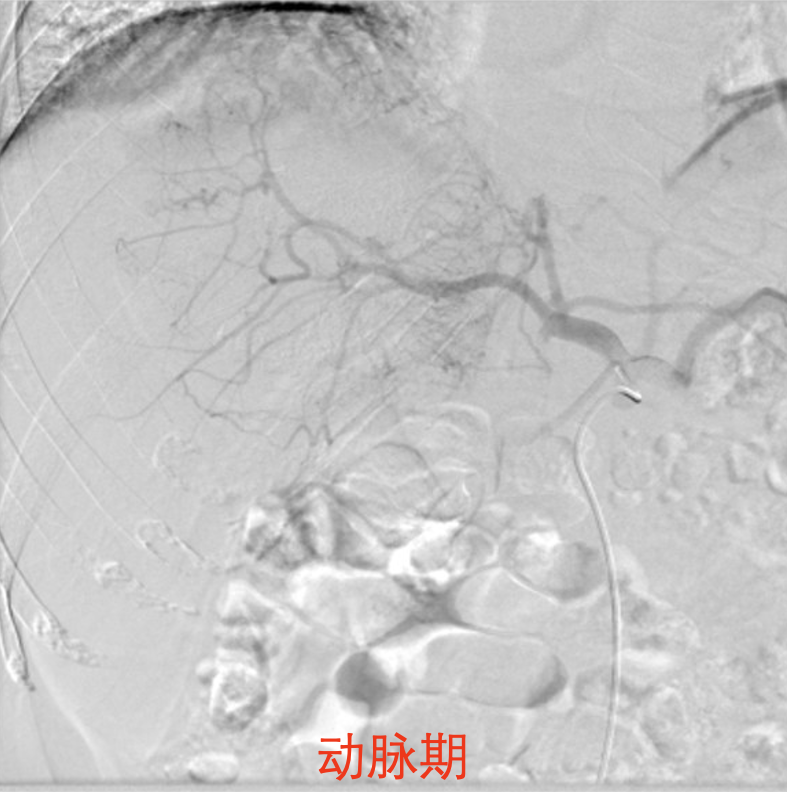
1.采用seldinger技术从右侧股动脉穿刺插管,电视监视及在导丝引导下将5F导管插至腹腔干造影,肝左内叶可见一类圆形肿瘤血管染色,大小约13cmX10cm,肿瘤活性染色明显,边缘近肠曲处可见造影剂外溢,肝右叶见散在卫星病灶,未见肝动-静脉瘘。肝左内动脉的为肿瘤主要供血动脉,肝右叶分支部分供血,供血动脉粗大迂曲,呈“抱球征”。将微导管分别超选择插入肝肿瘤供血分支。
2.在电视监视下,将罂粟乙碘油20m1+10ml雷替曲塞4mg混溶液合成乳化剂,与奥沙利铂100mg稀释液以"夹心面包法"注入肝动脉肿瘤供血动脉内。最后注入聚乙烯醇栓塞微粒球+明胶海绵颗粒加强供血动脉栓塞,栓塞终点为肿瘤供血动脉血流缓慢。治疗过程病人无不适。
3.注药完毕后引入止血封堵系统封堵穿刺口,退出鞘管,局部加压包扎穿刺部位,将病人安全送回病房。

 后续随访及综合治疗
后续随访及综合治疗
1.继续恩替卡韦抗病毒治疗。
2.后续靶免联合治疗提高疗效,可选择的靶免药:(仑伐替尼、索拉菲尼、安罗替尼、阿帕替尼、信迪利单抗、卡瑞利珠单抗等。
3.必要时再次介入治疗。

 体会与小结
体会与小结
1.原发性肝癌破裂出血常见,对于巨块型肝癌者,更需注意防治,TACE治疗立竿见影,需及早TACE治疗干预,以降低出血致死率。
2.TACE术中超选到位,注意寻找多支责任血管,如无动静脉瘘、动门脉瘘,先予碘化油乳化剂(2:1配制成“油包水”)栓塞未稍,后续予栓塞微粒球、PVA、明胶海绵等栓塞时剂加强栓塞,力求达到肿瘤“去血管化”的栓塞终点。
3.术后加强围手术期处理及后续全身免靶等抗肿瘤治疗,提高OS。
.png)
1.png)
2.png)
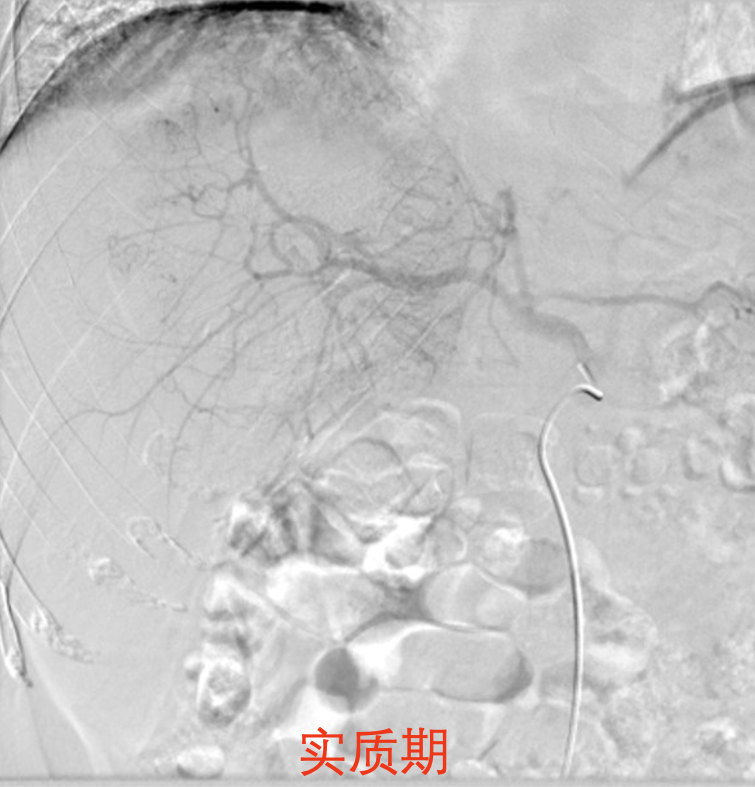
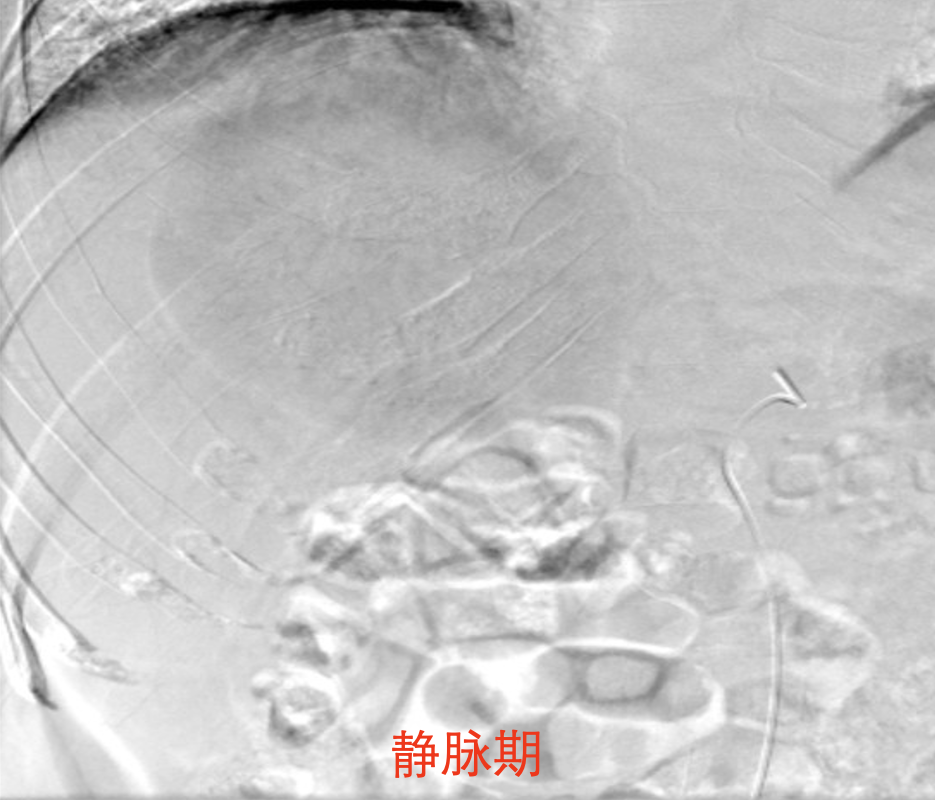
-超选后再次造影确认.png)
-术中栓塞造影确认栓塞程度.png)
-出血灶.png)
-栓塞终点,干树枝状,保留主干.png)
-右动脉分支供血支伴出血.png)
-肝右叶多发肝内转移灶.png)
-栓塞结束后.png)